L’état actuel des connaissances fait encore la part belle à l’empirisme et les propositions thérapeutiques sont encore souvent décevantes au long cours.
Il faut d’abord distinguer les différentes formes de la maladie, en fonction de l’âge et de l’atteinte.
Le bilan sera souvent relativement limité et peu informatif.
L’esprit du traitement sera surtout une aide transitoire dans l’espoir d’une amélioration hémodynamique spontanée.
Le ralentissement circulatoire rétinien est le facteur physiopathologique essentiel et à valeur pronostic majeure. Ce ralentissement est à l’origine d’une atteinte de l’endothélium vasculaire et d’une hyper-agrégabilité érythrocytaire (globules rouges) qui majore le ralentissement, réalisant une sorte d’auto-aggravation de la maladie.
Description :
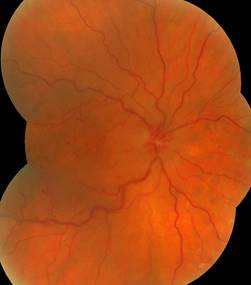
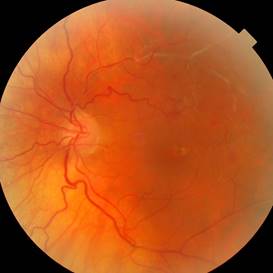
Fond d’œil, angiofluorographie :
Les occlusions veineuses rétiniennes associent de manière variable, en fonction de l’importance du ralentissement circulatoire, les signes suivants : dilatation veineuse, œdème papillaire, nodules cotonneux, hémorragies rétiniennes des plus superficielles en flammèches aux plus profondes en tâche.
En cas d ‘évolution chronique, on constate de façon inconstante l’apparition de boucles veineuses prépapillaires, de télengiectasies, d’anévrysmes, d’exsudats lipidiques, d’un œdème maculaire, d’une membrane épimaculaire, rarement d’un décollement de rétine exsudatif.
Les signes tardifs : remaniement pigmentaire maculaire secondaire à l’évolution chronique de l’œdème maculaire ou secondaire à l’ischémie maculaire, réseau étendu de télengiectasies avec exsudation lipidique majeure, atrophie optique
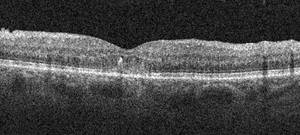
OCT (cf œdème maculaire) : L’OCT explore l’œdème maculaire et l’interface vitréo-rétinienne. Il permet le suivi de l’œdème maculaire au cours du traitement. Dans les formes évoluées, la chronicité de l’œdème et l’ischémie conduisent à la destruction de l’architecture de la rétine. La couche des photorécepteurs et la couche nucléaire externe peuvent totalement disparaître.
Formes cliniques principales :
Oblitération de la veine centrale de la rétine (OVCR) du sujet âgé :
Le ralentissement circulatoire est souvent important, on constate souvent une évolution vers l’aggravation progressive de ce ralentissement. Parfois le ralentissement est majeur d’emblée, avec ischémie rétinienne sévère initiale. Le pronostic fonctionnel est souvent péjoratif à cours ou moyen terme.
Cas n°1
Cas n°2
Oblitération de la veine centrale de la rétine (OVCR) du sujet jeune (moins de 50 ans) :
Des formes à ralentissement circulatoire modérée sont fréquentes avec résolution spontanée plus ou moins rapide et bon pronostic fonctionnel.
Cas n°3
Cas n°4 :

OVCR à ralentissement circulatoire modéré
Oblitération veineuse rétinienne de branche (OBVR) :
forme la plus fréquente chez le sujet âgé, le plus souvent directement secondaire à l’artériosclérose. Le pronostic fonctionnel est dépendant de l’atteinte maculaire.
Chez le sujet jeune, ces formes sont rares et peuvent être liées à des maladies inflammatoires ou immunitaires.
Cas n°4 et n°5
Cas n°6
Cas 7 :
Bilan :
Recherche d’une hypertonie oculaire, glaucome (10 à 20% des cas d’occlusion veineuse rétinienne)
Sujet de plus de 50 ans :
Bilan des facteurs de risque cardio-vasculaires et artériosclérose. Ce bilan est un bilan du terrain mais n’a en général pas d’impact direct sur la prise en charge thérapeutique spécifique de l’occlusion veineuse rétinienne.
Sujet de moins de 50 ans :
Bilan biologique :
- NF-plaquettes, VS, CRP, fibrinogène, électrophorèse des protéines
- Glycémie, bilan lipidique
- Bilan de thrombophilie héréditaire, surtout le facteur V de Leiden
- Recherche d’anticoagulant circulant, anticorps anticardiolipine, anticorps antinucléaire
- Homocystéinémie, recherche d’une mutation MTHFR
Il n’y a pas de réel consensus sur le bilan à réaliser. La rentabilité de ce bilan est faible, il doit être orienté par le terrain.
Traitement :
Traitements généraux :
- Hypertension artérielle (HTA)
- Hypertonie oculaire/glaucome
- Diabète, hyperlipidémie à bien équilibrer
- Traitement spécifique d’une anomalie de coagulation ou d’un maladie immunitaire
- Arrêt de la contraception oestroprogestative
Laser :
Occlusion de la veine centrale de la rétine (OVCR) :
La photocaoagulation panrétinienne (PPR) : La photocoagulation de la rétine dans sa quasi totalité permet d’éviter le glaucome néovasculaire dans les formes d’occlusion de la veine centrale de la rétine avec ischémie sévère et néovascularisation prérétinienne ou prépapillaire. Dans la pratique il existe 2 écoles. Ceux qui ne pratiquent la PPR qu’en présence de néovaisseaux et ceux qui la pratiquent dès lors qu’il existe une ischémie rétinienne sévère étendue. Dans le premier cas, il faut pouvoir exercer une surveillance régulière du patient et repérer les premiers signes de néovascularisation, celle-ci pouvant évoluer rapidement.
Occlusion veineuse rétinienne de branche :
L’ischémie rétinienne : photocoagulation indiquée des territoires non perfusés afin d’éviter la néovascularisation, les hémorragies du vitré et les décollements rétiniens exsudatifs.
L’œdème maculaire (cf chapitre consacré à l’œdème maculaire) : photocoagulation en quinconce dans la zone de l’œdème indiquée pour des oedèmes maculaires d’évolution chronique avec baisse de l’acuité visuelle en dessous de 6/10. Ce traitement est souvent associé à un traitement par injection intra-vitréenne d’anti VEGF ou de corticoïde.
Hémodilution normovolémique :
L’hémodilution a pour but de diminuer la viscosité sanguine par soustraction de globules rouges. La méthode de référence actuellement est l’érythrocytaphérèse qui permet la soustraction des globules rouges avec restitution immédiate du plasma du patient et d’un soluté de compensation en isovolémie.
L’efficacité de ce traitement est discutée et encore en phase d’étude.
Œdème maculaire:
La complication principale des occlusions veineuses rétiniennes est l’œdème maculaire. L’œdème extracellulaire est secondaire à une altération de la barrière-hémato-rétinienne interne avec augmentation de la perméabilité vasculaire.
L’OCT montre la présence de logettes intra-rétiniennes réalisant l’aspect œdème maculaire cystoïde pouvant être associé à un décollement séreux rétinien rétrofovéal.
Autres causes d’œdème maculaire :
- Macro-anévrysmes : surviennent le plus souvent après quelques mois d’évolution. Ils contribuent à la rupture de la barrière hémato-rétinienne. Le diagnostic est appuyé par l’angiofluorographie voire l’angiographie au vert d’indocyanine. Le traitement des anévrysmes responsables d’une exsudation est le laser focal.
- L’ischémie rétinienne peut participer à l’œdème rétinien, en y apportant une composante intracellulaire. Le ralentissement peut être majeur par spasme veineux qui provoque une obstruction artérielle même en l’absence d’altération de la barrière hémato-rétinienne et d’hyperperméabilité capillaire. Les traitements par injections intra-vitréennes sont peu ou pas efficaces, la résolution doit être spontanée.
- La membrane épimaculaire : L’occlusion veineuse rétinienne est une cause de membrane épimaculaire. Celle-ci peut favoriser l’œdème maculaire et participer à une réponse insuffisante aux injections intra-vitréennes. Dans ce cas le traitement doit associer un pelage chirurgicale de cette membrane.
Nouvelles thérapeutiques :
L’œdème maculaire représente la cause principale de baisse de l’acuité visuelle. Les traitement en injections intra-vitréennes, anti-VEGF et corticoïdes, ont un effet anti-oedémateux puissant néanmoins, l’effet de ces traitements n’est pas curatif et aucun effet positif sur l’hémodynamique et le développement de circulation de suppléance collatérale n’a été montré.
Occlusion de la veine centrale de la rétine :
Dexaméthasone (Ozurdex®) : implant intra-vitréen injectable en polymère biodégradable contenant 0,7 mg de dexaméthasone. Le principe est la libération progressive et prolongée de dexaméthasone pendant plusieurs mois.
Ozurdex a été validé par l’étude GENEVA (Global Evaluation of implaNtable dExamethasone in retinal Vein occlusion with macular oedemA). La proportion des patients répondeurs est maximale à 60 jours, maintenue à 90 jours et diminue ensuite. La réinjection est souvent nécessaire à partir du 4ème mois. Les effets secondaires sont l’hypertonie oculaire, maximale à 60 jours, le plus souvent modérée, de résolution spontanée ou sous traitement hypotonisant, en collyre, de façon transitoire et la cataracte surtout après 2 injections.
Ranibizumab (Lucentis®) : Etude CRUISE (central Retinal Vein Occlusion Study). Injection mensuelle avec un gain moyen d’acuité visuelle à 6 mois 14,9 lettres sur l’échelle ETDRS.
Occlusions veineuses de branches :
Le pronostic est plus favorable mais dépendant de la topographie de l’atteinte. Globalement, 50 à 60 % des yeux ont une acuité au moins égale à 5/10 sans traitement. Le traitement laser garde des indications, associé ou non à l’utilisation des traitements en injections intra-vitréennes.
Dexaméthasone (Ozurdex®) : validé par l’étude GENEVA, sous groupe des occlusions veineuses de branches.
Ranibizumab (Lucentis®) : L’etude BRAVO a montré un bénéfice significatif par rapport au placebo à 6 mois.
Les complications :
Hémorragie du vitré, décollement de rétine exsudatif et la plus rédoutée, le glaucome néovasculaire. Le traitement repose essentiellement sur la photocoagulation panrétinienne associée éventuellement à un traitement anti-VEGF et/ou une vitrectomie.
Références :
- Pathologie vasculaire oculaire, Rapport de la Société Française d’Ophtalmologie, 2008
- Dossier « les occlusions veineuses rétiniennes », Réalités Ophtalmologiques Janvier 2013. M. Paques, M. Streho, S. Arsene, J.F. Girmens, T. Desmettre